Δυσμορφίες Προσώπου – Ορθογναθική Χειρουργική
(Το παρακάτω κείμενο προορίζεται για γενική επιστημονική/ενημερωτική χρήση∙ δεν υποκαθιστά την εξατομικευμένη ιατρική εκτίμηση)
Οι ορθογναθικές ανωμαλίες αποτελούν τρισδιάστατες σκελετικές δυσμορφίες των γνάθων που επηρεάζουν αισθητική, λειτουργία (μάσηση, ομιλία, αναπνοή) και ψυχοκοινωνική ευεξία. Συνηθέστερες κλινικές οντότητες:
• Μικρογναθία (υποπλασία κάτω γνάθου)
• Προγναθισμός κάτω γνάθου
• Οπισθογναθισμός (retrusion)
• Χασμοδοντία (σκελετικό open bite)
• Σκελετική ασυμμετρία/πλάγια μετατόπιση μέσης γραμμής
Η ορθογναθική χειρουργική σε συνδυασμό με ορθοδοντική θεραπεία αποκαθιστά τη σκελετική δυσαρμονία, επιτυγχάνοντας ιδανική σύγκλειση, βελτίωση της αναπνευστικής οδού και εναρμονισμένα χαρακτηριστικά προσώπου.
Στόχοι ορθογναθικής θεραπείας
• Σκελετική και οδοντική ευθυγράμμιση
• Βελτιστοποίηση στοματογναθικής λειτουργίας
• Αποκατάσταση συμμετρίας και αναλογιών προσώπου
• Ενίσχυση αεραγωγού (σε περιστατικά υπνικής άπνοιας)
• Σταθερό, προβλέψιμο, διάρκειας αποτέλεσμα
Κύριες χειρουργικές τεχνικές
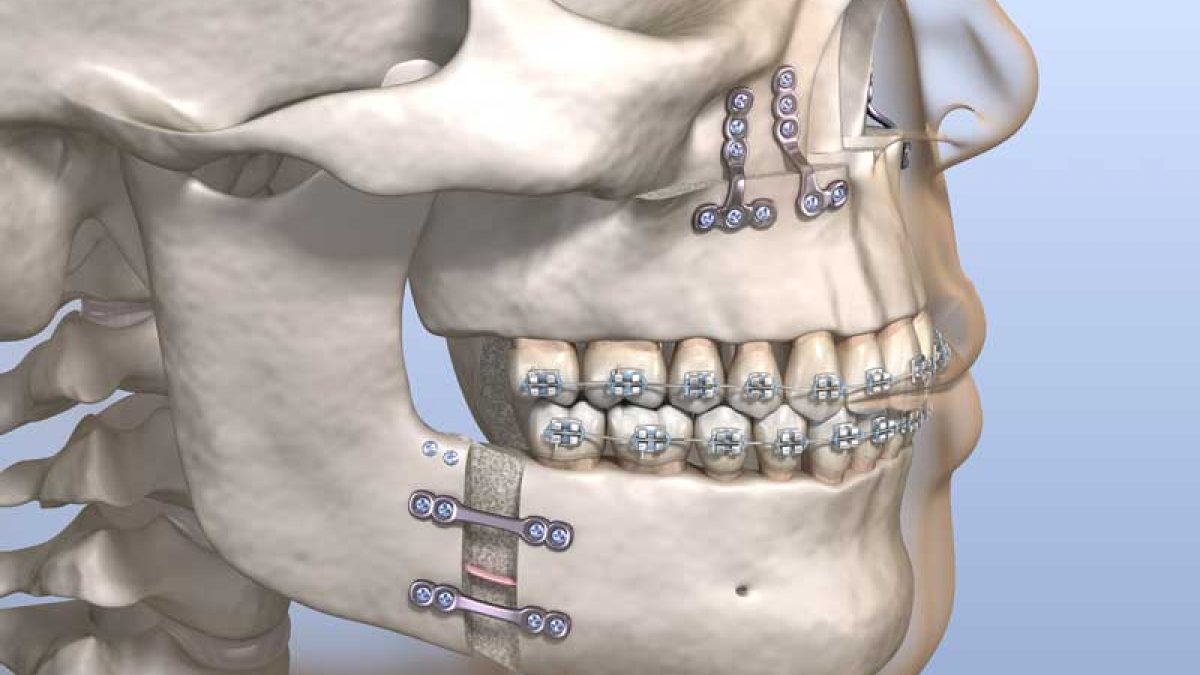
- Le Fort I οστεοτομία άνω γνάθου
– Περιγραφή: Οριζόντια οστεοτομία στο επίπεδο Le Fort Ι, με κινητοποίηση ολόκληρου του οδοντικού τόξου και της σκληρής υπερώας.
– Μετακινήσεις: ανύψωση/καταβύθιση, πρόταξη/προς τα οπίσω μετακίνηση, στροφή, τμηματική οστεοτομία.
– Σταθεροποίηση: πλάκες & βίδες τιτανίου. - Οβελιαία Οστεοτομία Κάτω Γνάθου (BSSO)
– Περιγραφή: Bilateral Sagittal Split Osteotomy της οπίσθιας γωνίας–κλάδου κάτω γνάθου.
– Μετακινήσεις: πρόταξη, προς τα οπίσω μετακίνηση, κατακόρυφη ρύθμιση, ασύμμετρες μετατοπίσεις.
– Σταθεροποίηση: αμφίπλευρη οστεοσύνθεση με 2-3 mini-plates ή positional screws. - Αμφιγναθική Ορθογναθική Χειρουργική
Συνδυασμός Le Fort I + BSSO για διόρθωση πολυεπίπεδων δυσμορφιών (π.χ. σοβαρός προγναθισμός, σκελετικό open bite (χασμοδοντία), ασυμμετρίες) ή/και για μεγιστοποίηση διαπλατύνσεως αεραγωγού σε υπνική άπνοια.
Ενδείξεις
• Σκελετικός II, III ή open-bite τύπος που δεν διορθώνεται με ορθοδοντική.
• Συμπτώματα κροταφογναθικής, οφειλόμενα στη σκελετική ανωμαλία
• Αισθητική/ψυχοκοινωνική δυσφορία λόγω δυσμορφίας
• Σοβαρές ασυμμετρίες >4 mm μέσης γραμμής ή >3° κεκλιμένη γραμμή πρόσθιων δοντιών
• Ουλικό χαμόγελο/υπερπροβολή ούλων >4 mm (Gummy smile)
• Δυσλειτουργική μάσηση, λόγος, κατάποση
Αντενδείξεις
Απόλυτες
• Μη ρυθμισμένες συστηματικές παθήσεις (καρδιακή ανεπάρκεια, αιμορραγικές διαταραχές)
• Ενεργός οστική λοίμωξη / οστεομυελίτιδα
• Βαριά ψυχιατρική νόσος με αδυναμία συνεργασίας
Σχετικές
• Βαρύς καπνιστής , μη ελεγχόμενος σακχαρώδης διαβήτης
• Οστεοπενία/οστεοπόρωση, αγγειακή ανεπάρκεια
• Ανεπάρκεια στοματικής υγιεινής
• Εγκυμοσύνη
Πλεονεκτήματα
• Μόνιμη, σκελετική διόρθωση (σε αντίθεση με απλή ορθοδοντική θεραπεία)
• Άμεση αισθητική/λειτουργική βελτίωση, ενίσχυση αεραγωγού
• Σταθερότητα >90 % (με σύγχρονη πλάκα & εικονικό σχεδιασμό)
• Μειωμένα μετεγχειρητικά ελαστικά συγκράτησης (σύγκριση με διαγναθική ακινητοποίηση παλαιότερα)
Πιθανές επιπλοκές
Οι ορθογναθικές επεμβάσεις έχουν σήμερα υψηλά ποσοστά ασφάλειας· ωστόσο, όπως κάθε μείζονα επέμβαση, συνοδεύονται από δυνητικούς κινδύνους:
Αμέσως μετεγχειρητικά
• Αιμορραγία ή/και αιμάτωμα (0,5-1 %)
• Λοίμωξη χειρουργικού πεδίου (1-2 %)
• Μετεγχειρητικό οίδημα, εκχύμωση, ρινική συμφόρηση (αναστρέφονται)
• Παροδική δυσκολία στην αναπνοή από ρινικό οίδημα (κυρίως μετά Le Fort I)
• Μεταβολές αισθητικότητας: παραισθησία κάτω φατνιακού νεύρου (έως 30 % προσωρινά, μόνιμη 1-3 %), υπερώιου ή άνω φατνιακού (σπάνια)
• Καθυστέρηση πώρωσης (ιδίως σε βαρείς καπνιστές)
Όψιμες – Μακροπρόθεσμες
• Υποτροπή>2-3 mm σε 3-5 % των περιστατικών – ελαχιστοποιείται με ακριβή ψηφιακό σχεδιασμό και σταθερή οστεοσύνθεση.
• Διαταραχές ΚΓΔ (κόνδυλοι) – 1-2 %, συχνότερες σε προϋπάρχουσα δυσλειτουργία.
• Οστεονέκρωση, οστεομυελίτιδα (εξαιρετικά σπάνιες).
• Ανεπιθύμητη οδοντική απορρόφηση σε υπερβολικές μετακινήσεις.
Κατάλληλη ηλικία
• Ελάχιστο: ολοκλήρωση σκελετικής ανάπτυξης (κορίτσια 16-17 ετών, αγόρια 18-19 ετών
• Μέγιστο: δεν υπάρχει απόλυτο όριο· ακόμη και άτομα >50 ετών μπορούν να χειρουργηθούν, εφόσον πληρούνται τα κριτήρια γενικής υγείας και οστικής ποιότητας.
• Παιδιατρικές εξαιρέσεις: βαριές κρανιογναθικές δυσπλασίες (π.χ. σύνδρομο Pierre Robin) μπορεί να απαιτήσουν πρώιμη επέμβαση.
Προεγχειρητική διερεύνηση & ψηφιακός σχεδιασμός
• Κλινική εξέταση: σκελετικές, μυϊκές, δερματο-αισθητικές παράμετροι.
• Ορθοδοντική ανάλυση: κεφαλομετρία 2D + 3D, εκμαγεία ψηφιακά
Διεγχειρητική πορεία
• Γενική αναισθησία με ρινοτραχειοσωλήνα.
• Μέση διάρκεια: Le Fort I 60-90΄, BSSO 90-120΄, συνδυασμός 2,5-3,5 ώρες.
• Νοσηλεία: 1 νύχτα για μεμονωμένη γνάθο, 2 νύχτες για αμφιγναθική.
Μετεγχειρητική αποκατάσταση
Ημέρες 1-3
– Ήπιο-μέτριο οίδημα κορυφώνεται την 2η ημέρα.
– Υδρική διατροφή, ανύψωση κεφαλής, παγοκύστεις.
– Αντιβιοτικά 5-7 ημέρες, αντιφλεγμονώδη, ρινικά αποσυμφορητικά.
Εβδομάδες 1-6
– Μεταβατική ελαστική καθοδήγηση.
– Πρόγραμμα στοματικών πλύσεων, φωνητικές/μασητικές ασκήσεις.
– Επιστροφή σε ελαφρά εργασία: 7-10 ημέρες • έντονη άσκηση: μετά 4-6 εβδομάδες.
– Μαλακή διατροφή έως την 5η-6η εβδομάδα.
Μήνες 3-12
– Τελική φάση ορθοδοντικής (4-9 μήνες).
– Επανέλεγχοι 3, 6, 12 μήνες με CBCT/κεφαλομετρία για επιβεβαίωση σταθερότητας.
Συχνές ερωτήσεις (FAQ)
- Θα χρειαστώ διαγναθική ακινητοποίηση;
– Όχι: στις σύγχρονες οστεοσυνθέσεις χρησιμοποιούνται mini-plates. - Πονάει;
– Ο πόνος είναι ήπιος-μέτριος, ελεγχόμενος με κοινά αναλγητικά. - Θα έχω εξωτερικές ουλές;
– Όχι. Όλες οι τομές γίνονται μέσα στο στόμα.
- Πόσο χρόνο θα φοράω ορθοδοντικά σιδεράκια;
– Προ-εγχειρητικά 6-12 μήνες. Μετεγχειρητικά 4-9 μήνες για ρύθμιση σύγκλεισης. Συνολικά ~12-18 μήνες, ανάλογα με τη βαρύτητα.
- Πότε θα επιστρέψω στη σχολή/δουλειά;
– Ελαφρά καθιστική εργασία: 7-10 ημέρες. Σωματική: 3-4 εβδομάδες. Επαγγελματικός αθλητισμός: 6-8 εβδομάδες με έγκριση ιατρού.
- Πότε φαίνεται το τελικό αισθητικό αποτέλεσμα;
– 70 % του οιδήματος φεύγει σε 3 εβδομάδες, 90 % στους 3 μήνες. Τελικό περίγραμμα προσώπου και αίσθηση νεύρων σταθεροποιούνται στους 9-12 μήνες.
- Υπάρχει κίνδυνος υποτροπής;
– Στατιστικά <5 % όταν συνδυάζεται σύγχρονος ψηφιακός σχεδιασμός, σταθερή οστεοσύνθεση και σωστή ορθοδοντική. Κρίσιμοι παράγοντες: καλή μετεγχειρητική συνεργασία και αποφυγή παραλειτουργικών συνηθειών (π.χ. βρουξισμός).
- Θα επηρεαστούν οι Κροταφογναθικές Διαρθρώσεις (ΚΓΔ);
– Στους περισσότερους ασθενείς οι ενοχλήσεις μειώνονται λόγω βελτίωσης σκελετικής θέσης. Μικρό ποσοστό (<2 %) μπορεί να εμφανίσει ήπια νέα συμπτώματα, τα οποία αντιμετωπίζονται συντηρητικά.
- Μπορώ να ταξιδέψω αεροπορικώς;
– Σύντομες πτήσεις επιτρέπονται μετά από 7-10 ημέρες, εφόσον δεν υπάρχει ρινικός πωματισμός. Διεθνείς πτήσεις καλύτερα μετά από 3 εβδομάδες.
- Μπορώ να υποβληθώ σε MRI μετά τις πλάκες τιτανίου;
– Ναι. Οι πλάκες τιτανίου είναι συμβατές με μαγνητικό τομογράφο και δεν πυροδοτούν συναγερμούς στα αεροδρόμια.
- Τι γίνεται αν στο μέλλον θελήσω να αφαιρέσω τις πλάκες;
– Δεν είναι υποχρεωτικό. Εφόσον δεν ενοχλούν, παραμένουν μόνιμα. Σε σπάνιες περιπτώσεις ευαισθησίας ή λοίμωξης αφαιρούνται εύκολα μετά τον 6ο-8ο μήνα.
Μήνυμα προς τον ασθενή
Οι σκελετικές δυσμορφίες του προσώπου δεν αφορούν μόνο την αισθητική· επηρεάζουν ζωτικές λειτουργίες όπως τη μάσηση, την ομιλία, την αναπνοή και ενίοτε την αυτοπεποίθηση. Η σύγχρονη ορθογναθική χειρουργική, σε συνεργασία με εξειδικευμένη ορθοδοντική υποστήριξη και ψηφιακό σχεδιασμό, προσφέρει προβλέψιμη, ασφαλή και μόνιμη λύση ακόμη και στα πιο σύνθετα περιστατικά μικρογναθίας, προγναθισμού, χασμοδοντίας ή ασυμμετρίας.
Εάν πιστεύετε ότι μία σκελετική ανωμαλία επηρεάζει την καθημερινότητά σας, προγραμματίστε μία διαγνωστική συνάντηση. Θα αναλύσουμε τα ευρήματα και θα απαντήσουμε σε κάθε ερώτησή σας.
Η απόφαση για ορθογναθική επέμβαση είναι επένδυση εφ’ όρου ζωής στην υγεία, τη λειτουργικότητα και την αυτοεικόνα σας. Είμαστε εδώ για να σας καθοδηγήσουμε με επιστημονική εγκυρότητα και ανθρώπινη φροντίδα σε κάθε βήμα.